Ülkemiz dünya üzerinde bitki çeşitliliğinin yüksek olduğu yerler arasında önemli bir yer tutmaktadır. Günümüzde 10.000’nin üzerinde bitki taksonunun kayıtlı olduğu bilinmektedir. Çalışma alanı Antalya’da ülkemizde bitki çeşitliliğinin yüksek olduğu yerlerin başında gelmektedir. “Antalya Şehir Florasını” içeren araştırmada 1069 takson tanımlanmıştır. Antalya’nın içinde bulunduğu C3 karesinde Plants of Turkey’e göre 2473 tür bulunmaktadır. Bununla birlikte kent içerisinde park, bahçe ve yol kenarlarında değişik egzotik bitkiler de kullanılmaktadır. İnsanlar yaşam alanlarındaki bitkilerin polenlerinden farklı derecelerde etkilenmektedirler. Çevremizde polenlere bağlı olarak belli dönemlerde insanların yoğun şikayetleri olduğu bilinmektedir. Atmosferde polen analizi yapmak suretiyle farklı bilgiler elde etmeye yönelik bir çalışmanın yapılması yararlı olacağı düşüncesiyle Çevre Bakanlığı projesi çalışması yapılmıştır. Bahar ve geç bahardaki yüzey sıcaklığının polen sezonu üzerinde açık bir etkisi vardır. Yüksek ortalama sıcaklığın olduğu yıllarda polen sezonu daha erken başlamaktadır. Örneğin 1 derecelik ortalama yüzey sıcaklığındaki artış polen sezonunun da 1 hafta erken başlamasına neden olmaktadır. Polen sezonuyla geniş ölçekli atmosferik olaylar arasındaki ilişkiye bakıldığında ise Akdeniz’deki siklonik hareketlerin polen sezonu başlangıcıyla açık bir şekilde ilişkide olduğu görülmektedir. Akdeniz’deki ortalama bir siklon olayından daha geniş olan bir aktivitede, polen sezonu da ortalamadan daha sonra gerçekleşmektedir. Kuzey Avrupa ve Sibirya’daki daha geniş bir siklon olayında ise polen sezonu daha erken gerçekleşmektedir.
Antalya atmosferindeki polenlerin hangi bitkilere ait oldukları ve bunların hava içerisinde hangi tarihlerde bulunduklarının belirlenmesi bu araştırma projesinin temel amacını oluşturmaktadır. Atmosferde bulunan diğer alerjenlerle birlikte polenlere bağlı olarak gelişen alerjik hastalıklar, allerji-immunoloji polikliniği başvurularının önemli bir kısmını oluşturmaktadır. Havadaki polenlerin miktarlarını ve hangi bitkiye ait olduklarını saptamaya yönelik araştırmalar aeropalinolojik çalışmaların temelini oluşturmaktadır.
Materyal Metod
Antalya atmosferindeki polenleri belirlemek amacıyla Akdeniz Üniversitesi Fen Edebiyat Fakültesi bahçesi ile Antalya Orman Fidanlığı’na yerden 150 cm yükseklikte Durham aleti konulmuştur. Çalışmanın materyalini Durham aletine haftalık olarak yerleştirilip, alınan polen preparatları oluşturmaktadır.
Yöntem
Şehrin iki yerine yerleştirilmiş olan Durham aletine gliserin-jelatin sürülmüş olan lam yerleştirilmiştir. Preparatlar, haftalık periyotlarla yenisi ile değiştirilmiştir. Haftalık preparatlarda toplanan polenleri tanımlamak amacıyla, çiçeklenme döneminde bitkilerin polenlerinden Wodehouse Metoduna göre referans preparatları yapılmıştır. Preparatlar Mart 2011 ile Mart 2013 döneminde haftalık olarak toplanmıştır. Toplanan her bir preparat lamel ile kapatılarak daimi preparat haline getirilmiştir. Polen çalışmaları yapılırken ölçümleri Olympos binoküler mikroskopta oküler x10, objektifx10 ve x40 çalışılmıştır. Mikroskopta incelenen preparatlardaki polenlerin 1cm²’deki sayısı, yoğunlukları ve hangi bitkilere ait oldukları saptanmıştır. Polen değerlendirmesi yapılırken, “Türkiye’nin Alerjen Polenleri Atlası” ve “Türkiye’nin Nektarlı Bitkileri, Polenleri ve Balları” isimli kaynaklardan yararlanılmıştır. Polinizasyon dönemini etkileyen en önemli faktörlerden olan meteorolojik veriler ile ilgili olarak Devlet Meteoroloji İşleri Genel Müdürlüğü’nden 2013 yılını kapsayan döneme ait çalışma alanının (Antalya-Merkez) Ortalama Sıcaklık (°C), Yağış (mm), Rüzgar Hızı (m/sn) ve Nispi Nem (%) verileri alınmış bu bilgilerden grafikler elde edilmiştir.
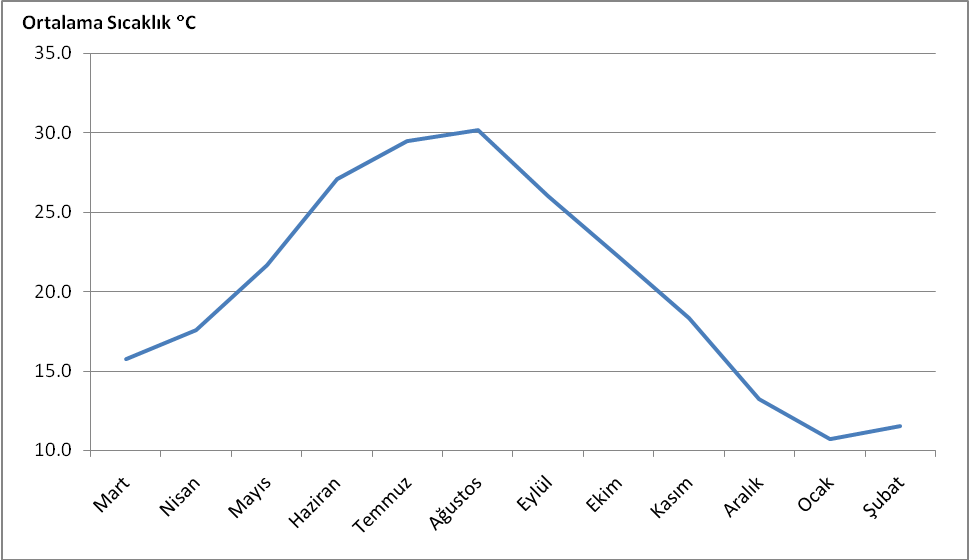
Grafik 1. Antalya İli Aylara Göre Ortalama Sıcaklık (°C) Değerleri
Grafik 2. Antalya İli Aylara Göre Yağış (mm) Değerleri
Grafik 3. Antalya İli Aylara Göre Ortalama Rüzgâr Hızı (m/sn) Değerleri
Grafik 4. Antalya İli Aylara Göre Ortalama Nispi Nem (%) Değerleri
Bulgular
Çalışılan preparatlar üzerindeki polen tanımlamaları ve sayımları sonucu dönemsel olarak bitkilerin polinizasyon dönemleri ortaya konulmaya çalışılmıştır. Çalışmada 1 cm²’ye düşen polen sayısının yıllık ortalama 1447.9, en fazla 372.1 ile mayıs, en az ise 3.3 ile ocak ayında olduğu belirlenmiştir (Tablo 1).
Farklı meteorolojik özelliklerin, atmosferdeki polenlerin sayısı ve çeşitleri üzerinde etkileri bulunmaktadır. Antalya için oluşturulan, aylara göre ortalama sıcaklık değerlerinin verildiği grafikte, sıcaklığın mart ayından itibaren artmaya başladığı, ağustos sonlarına doğru 30°C’nin üzerine çıktığı görülmektedir (Grafik 1). Aylara göre ortalama yağış değerlerinin verildiği grafikte, nisan ayının başlarından itibaren yağışın düşmeye başladığı, haziran-ağustos ayları arası minimum değere ulaştığı görülmektedir (Grafik 2). Aylara göre ortalama rüzgar hızı incelendiğinde, şubat-mart, haziran-temmuz ve ekim aylarında ortalama rüzgar hızı 4,5 m/sn’nin üzerindedir (Grafik 3). Ortalama nispi nem değerlerinin aylara göre dağılımı inişli-çıkışlı bir seyir izlemekle birlikte, ortalama nispi nem, nisan, ağustos-eylül ve şubat aylarında %65’in üzerinde bir değere sahiptir (Grafik 4).
Ayrıca oldukça allerjen olan Gramineae familyasına ait bitki polenlerinin mart-kasım ayları arasında havada yüksek miktarda bulunduğu, en yüksek konsantrasyona mayıs ayında ulaştığı; Pinaceae familyasına ait bitki polenlerinin mart-aralık ayları arasında atmosferde yüksek oranda bulunduğu, nisan ayında en yüksek noktaya ulaştığı, Cupressaceae familyasına ait bitki polenlerinin şubat-haziran ayları arasında atmosferde yüksek oranda bulunduğu, mart ayında en yüksek noktaya ulaştığı; Chenopodiaceae/Amaranthaceae familyasına ait bitki polenlerinin ise haziran-ekim ayları arasında atmosferde yüksek oranda bulunduğu, temmuz ayında en yüksek konsantrasyona ulaştığı belirlenmiştir (Grafik 5).
Tablo 1. Antalya İli Aylık Polen Sayıları
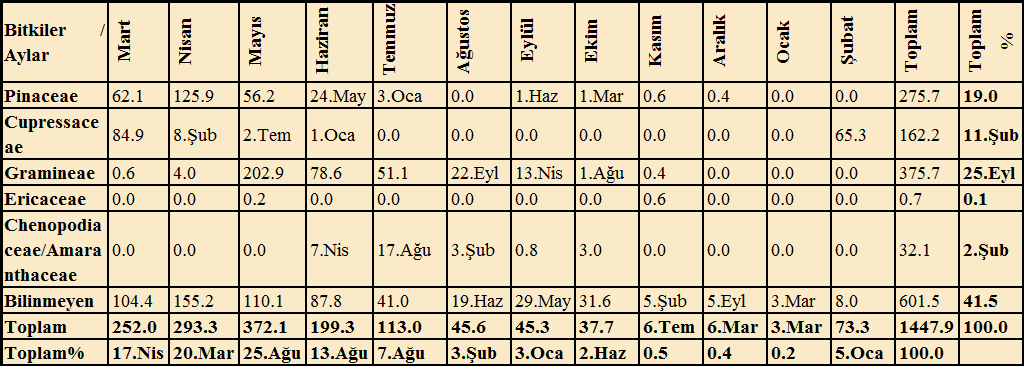
Grafik 5. Bazı Allerjen Bitki Familyalarının Aylara Göre 1 cm²’deki Polen Sayısı
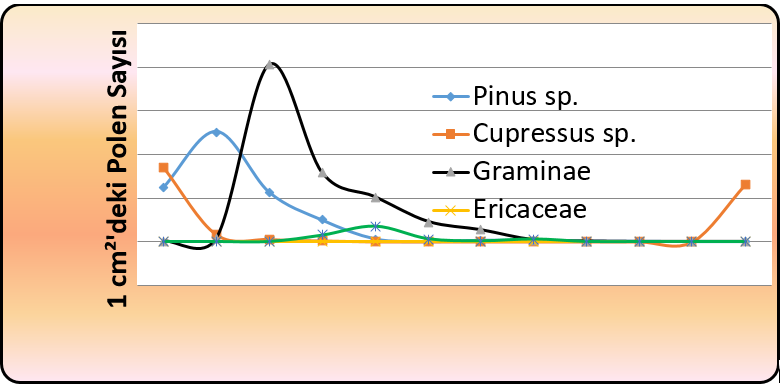 Allerjen etkiye sahip bitkilerin polenlerinin dönemsel bazda bulunma yoğunlukları da belirlenmiştir. Buna göre bu polenlerden Gramineae familyasına ait olanların mayıs-temmuz döneminde atmosferdeki toplam polenin %40-55’ini oluşturduğu, Chenopodiaceae/Amaranthaceae familyasına ait polenlerin haziran-ekim döneminde %2-17’sini oluşturduğu (Grafik 6), Pinaceae familyasına ait polenlerin mart-aralık döneminde atmosferdeki toplam polenin %2-42’sini oluşturduğu, Cupressaceae familyasına ait polenlerin ise özellikle şubat ayında atmosferdeki polenlerin %90’ını oluşturduğu, dönemsel etkisinin ise şubat-mayıs boyunca sürdüğü belirlenmiştir (Grafik 7).
Allerjen etkiye sahip bitkilerin polenlerinin dönemsel bazda bulunma yoğunlukları da belirlenmiştir. Buna göre bu polenlerden Gramineae familyasına ait olanların mayıs-temmuz döneminde atmosferdeki toplam polenin %40-55’ini oluşturduğu, Chenopodiaceae/Amaranthaceae familyasına ait polenlerin haziran-ekim döneminde %2-17’sini oluşturduğu (Grafik 6), Pinaceae familyasına ait polenlerin mart-aralık döneminde atmosferdeki toplam polenin %2-42’sini oluşturduğu, Cupressaceae familyasına ait polenlerin ise özellikle şubat ayında atmosferdeki polenlerin %90’ını oluşturduğu, dönemsel etkisinin ise şubat-mayıs boyunca sürdüğü belirlenmiştir (Grafik 7).
Grafik 6. Bazı Allerjen Familyalara Ait Bitkilerin Aylara Göre Atmosferdeki Oransal Polen Durumları
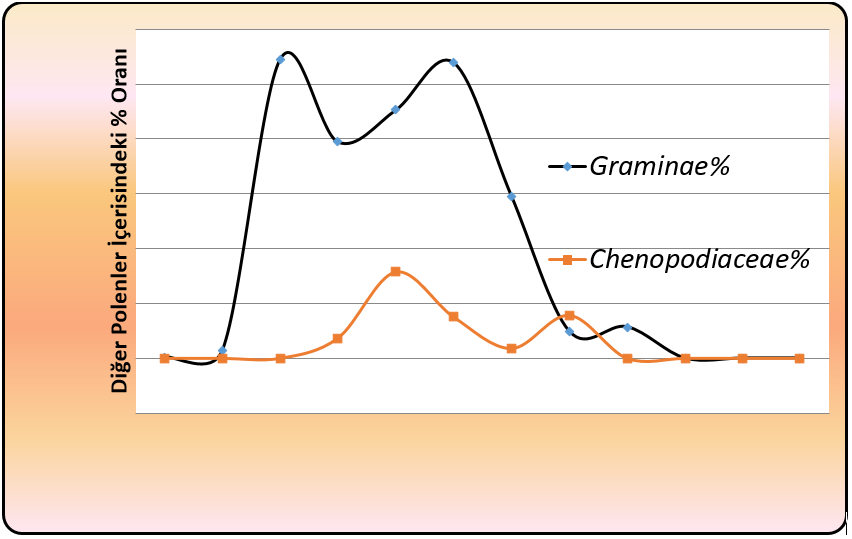
Grafik 7. Bazı Allerjen Cinslere Ait Bitkilerin Aylara Göre Atmosferdeki
Oransal Polen Durumları
 Çalışılan preparatlar üzerindeki polen tanımlamaları ve sayımları sonucu dönemsel olarak bitkilerin polinizasyon dönemleri ortaya konulmaya çalışılmıştır. Çalışmada 1 cm²’ye düşen polen sayısının yıllık ortalama 1447.9, en fazla 372.1 ile mayıs, en az ise 3.3 ile ocak ayın da olduğu belirlenmiştir.
Çalışılan preparatlar üzerindeki polen tanımlamaları ve sayımları sonucu dönemsel olarak bitkilerin polinizasyon dönemleri ortaya konulmaya çalışılmıştır. Çalışmada 1 cm²’ye düşen polen sayısının yıllık ortalama 1447.9, en fazla 372.1 ile mayıs, en az ise 3.3 ile ocak ayın da olduğu belirlenmiştir.
Bu araştırma çalışmasının yapılmasının nedeni doğal ve egzotik çok sayıda bitki taksonunu üzerinde barındıran Antalya’nın atmosferinde bulunan polenlerin dönemsel dağılımları ile birlikte saptanmasıdır. Bu çalışmada atmosferde bulunan polenlerden özellikle, alerjen olanların ortaya konulması ile tıbbi çalışmalara yol gösterici olunması amaçlanmıştır. Haftalık olarak incelenen preparatlardan Pinaceae, Cupressaceae, Gramineae, Ericaceae ve Chenopodiaceae/Amaranthaceae familyası bitkilerine ait polenlerin aylık bazda 1 cm²’ye düşen polen sayısı ve yoğunlukları belirlenmiştir. Buna göre 1 cm²’ye düşen polen sayısı 1447.9 olarak hesaplanmış, en fazla polenin 372.1 ile mayıs, en az ise 3.3 ile ocak ayında olduğu belirlenmiştir.
Tartışma ve Sonuç
Ülkemiz farklı coğrafya, iklim, bitki ve buna bağlı polen özelliklerine sahip bir ülkedir. Yapılan bu çalışma sonucunda Antalya atmosferine ait sadece bir yıllık dönemdeki alerjen etkiye sahip bazı bitki familyalarının polinizasyon dönemi ve meteorolojik özellikler ortaya çıkarılmıştır. Akdeniz bitki örtüsü içinde yer alan kızılçam, servi, zeytin ve buğdaygillere ait polenlerin, Antalya atmosferinde bulundukları dönemlerin ortaya çıkartılmış olmasının alerji konusunda çalışan hekimler açısından teşhis ve tedavide faydalı olacağı düşünülmektedir. Polene bağlı olarak gelişen alerjik hastalıklar episodik özellik gösterirler. Hastanın öyküsüne ait olan bu özellik tanıda oldukça önemli bir yer tutar. Bu özellikleri taşıyan, polen alerjisi olduğu düşünülen hastalarda yapılan laboratuar testleri palinoloji dönemi, öykü ve fizik muayene ile de uyum gösteriyorsa hastalığın tanısı kesinleşecektir. Çalışmamız sadece bir yıllık bir palinolojik ve meteorolojik araştırma sonuçlarını vermektedir.
Çalışma sonucunda, şüpheli bulguları gösteren hastalarda, ilgili polenlerin testleri yapılarak doğru sonuçlara kısa sürede ulaşılması mümkün olacaktır. Bu tür çalışmaların her bölge için ayrı ayrı yapılması Türkiye’nin polen haritasının tamamlanmasını sağlayacaktır.
Kaynaklar
1. Yalcin AD, Basaran S, Bisgin A, Polat HH, Gorczynski RM. Pollen aero allergens and the climate in Mediterranean region and allergen sensitivity in allergic rhinoconjunctivitis and allergic asthma patients.Med Sci Monit. 2013 Feb 11;19:102-10.
2. Yalcin AD, Basaran S.The effects of climate and aero allergens changes in allergic rhinoconjunctivitis and allergic asthma patients in Mediterranean region between 2011 and 2012.Med Sci Monit. 2013 Aug 28;19:710-1. doi: 10.12659/MSM.889304.
İnfluenza virüsleri, akut solunum yolu hastalığı şeklinde seyreden ve bazen ciddi komplikasyonlara da yol açabilen influenza enfeksiyonuna (grip enfeksiyonu) neden olur (1, 2). İnfluenza enfeksiyonu özellikle kronik medikal hastalığı olanlarda daha ciddi seyreder. Sağlıklı kişilerde influenza ilişkili pnömoni ve mortalite gelişimi 10/100.000 iken, kronik hastalığı olanlarda bu oran 600/100.000 dir (3).
Astımlı hastalarda öksürük, nefes darlığı, göğüs ağrısı, hırıltılı solunum gibi klinik bulgularla seyreden bir hastalık tablosudur. Influenza virüsleri astımlı hastaların solunum yollarında inflamasyona neden olarak, astım alevlenmesi ve hastaneye yatışı gerektiren çeşitli komplikasyonlara neden olabilir (4,5).
İnfluenza enfeksiyonunun ciddi seyredebileceği risk faktörleri; kronik kalp ve akciğer hastalığı, gebelik, morbid obezite, 65 yaş üstünde olanlar, 6 ay - 4 yaş arası çocuklar ve kronik bakım evinde kalan ve onlara bakım verenler olarak sayılmaktadır (6,7). Tahminen astım alevlenmelerinin %8’inden influenza enfeksiyonları sorumludur (8).
Astım ataklarının en sık nedeni solunum yolu enfeksiyonlarıdır (%34.1–%63.1)(13). Viral enfeksiyonların sadece atakları tetiklemede değil aynı zamanda atakların şiddetini de arttırabileceği düşünülmektedir (4).
Mortalite ile sonuçlanan ataklar retrospektif değerlendirildiğinde beklenildiği gibi atakların %50’sinde zeminde ağır astımlı hastalar olmasına ragmen ilginç bir şekilde kalan kısımda hafif ve orta şiddet astım tanılı hastaların yer aldığı görülmüştür (9).
Enfeksiyon sırasında tetiklenen astım atağında ilaçların özellikle inhaler steroidlerin dozunu arttırmak ve daha uzun süre kullanmak gerekir. Bu ilaçlar solunum foksiyonlarını düzeltip, astım semptomları, akut atak sıklığı ve bronşial hiperreaktiviteyi azaltırlar. Astım mortalitesini azalttıkları gösterilmiştir. Önerilen dozlarda kullanıldıklarında her yaş için güvenli bulunmaktadırlar. Ancak, inhaler steroid dozu yükseldikçe sistemik emilime bağlı olarak yan etkiler ortaya çıkabilir. En önemlileri özellikle çocukluk yaş grubunda hipotalamo-pitüiter-adrenal aks supresyonu, kemik formasyonunda azalma ve büyüme geriliğidir (10).
Daha az enfeksiyon geçirmenin ve hijyenik ortamda yaşamanın atopi ve astım prevalansını azaltabileceğini destekleyen çalışmalar olduğu bilinmektedir (11).
Sonuç olarak influenza enfeksiyonu sağlıklı bireylerde astım gelişmesine neden olabilmekte, hastalık gelişen kişilerde; hafif astımlı olanlarda dahil olmak üzere uygun tedaviye rağmen ciddi mortaliteye neden olan astım ataklarının tetikleyebilmektedir. Bu ataklar aynı zamanda bu hastalarda ciddi yan etkiye sahip inhaler steroidler gibi ilaçların uzun süre ve daha yüksek dozda kullanılmasına yol açabilmektedir.
Astım tedavisinde amaç, semptomları kontrol altına almak, akciğer fonksiyonlarını normal yada normale yakın düzeylere getirmek, egzersiz dâhil, günlük yaşam aktivitelerini normal olarak sürdürmek, astım ataklarını ve ilaç yan etkilerini önlemek ile astım mortalitesini azaltmaktır (12). Astımın tedavi yöntemleri, ilaç tedavisini, çevresel kontrolün sağlanmasını ve hasta eğitimini içermektedir (13).
Astım hastalarının mevsimsel influenza enfeksiyonundan ve influenzanın tetiklediği astım ataklarından korunması için influenza aşısıyla aşılanmaları Dünya Sağlık Örgütü tarafından önerilmektedir (14).
Grip aşısı astımlı hastalarda yapılması gereken en önemli adımların başında gelmektedir. Dünya genelinde her yıl yaklaşık beş milyon kişi influenza enfeksiyonuna yakalanır ve bunların yarım milyona yakını hayatını kaybeder (1, 2).
Günümüzde dünya genelinde dört farklı çeşit influenza aşısı kullanılmaktadır; a)İnaktif aşı, b) Subunit inaktif aşı, c) Split inaktif aşı, d) Canlı influenza aşısı (15). En iyi koruyuculuk düzeyi için dolaşımdaki influenza virüsleri ile aşı içeriğindeki suşların antijenik içeriklerinin benzer olması önemlidir. Bu nedenle de influenza aşılamasının yıllık olarak tekrarlanması önerilmektedir (16).
İnfluenza aşısının etkinliği ortalama olarak %66 civarındadır. Etkinliği yaklaşık 6-8 ay kadar sürmektedir (5).
Ülkemizden Kaya ve ark. yaptıkları çalışmalarında astımlı hastaların influenza enfeksiyonunun ciddi sonuçları olabileceğini bilmelerine rağmen ancak %27’sinin yıllık olarak influenza aşılarını yaptırdıklarını bildirmişlerdir (17).
Sonuç olarak; yapılan çalışmalarda influenza aşısı yaptırmanın astım ataklarını azalttığı gösterilmiş ve bu hastalarda her yıl aşılama yapılması önerilmektedir.
Kaynaklar
1. Nair H, Brooks WA, Katz M, Roca A, Berkley JA, Madhi SA, et al. Global burden of respiratory infections due to seasonal influenza in young children: a systematic review and meta-analysis. The Lancet. 2011;378(9807):1917-30.
2. The Flu Season. . Centers for Disease Control and Prevention, National Center for Immunization and Respiratory Diseases (NCIRD http://wwwcdcgov/flu/about/season/flu-seasonhtm July 26, 2016.
3. Eliakim‐Raz N, Vinograd I, Zalmanovici Trestioreanu A, Leibovici L, Paul M. Influenza vaccines in immunosuppressed adults with cancer. The Cochrane Library. 2013.
4. Yolu ÇÇAAS. Impact of Respiratory Viruses on Pediatric Asthma Exacerbations. 2016.
5. Centers for Disease Control and Prevention. Flu season. . http://www.cdc.gov/flu/about/season/flu-season.htm; (July 26, 2016).
6. Glezen WP. Prevention and treatment of seasonal influenza. New England Journal of Medicine. 2008;359(24):2579-85.
7. Mak TK, Mangtani P, Leese J, Watson JM, Pfeifer D. Influenza vaccination in pregnancy: current evidence and selected national policies. The Lancet infectious diseases. 2008;8(1):44-52.
Yolu ÇÇAAS. Impact of Respiratory Viruses on Pediatric Asthma Exacerbations. 2016.
8. Khetsuriani N, Kazerouni NN, Erdman DD, Lu X, Redd SC, Anderson LJ, et al. Prevalence of viral respiratory tract infections in children with asthma. Journal of Allergy and Clinical Immunology. 2007;119(2):314-21.
9. Anagnostou K, Harrison B, Iles R, Nasser S. Risk factors for childhood asthma deaths from the UK Eastern Region Confidential Enquiry 2001–2006. Primary Care Respiratory Journal. 2012;21:71-7.
10. O'Connell EJ. Optimizing inhaled corticosteroid therapy in children with chronic asthma. Pediatric pulmonology. 2005;39(1):74-83.
11. Mutlu B, Balcı S. Çocuklarda Astım: Risk Faktörleri, Klinik Özellikler ve Korunma. TAF Preventive Medicine Bulletin. 2010;9(1).
12. Bateman E, Hurd S, Pizzichini E, Sullivan S, Wenzel S, Zar H, et al. Global strategy for asthma management and prevention: GINA executive summary| NOVA. The University of Newcastle's Digital Repository. 2008.
13. Çetin N, Uslusoy EÇ, Korkmaz M. Astım'lı hastaların ve hemşirelerinin Eğitim gereksinimleri ile ilgili görüşleri: Q methodu. SDÜ Sağlık Bilimleri Dergisi. 2016;7(1):14-21
14. Control CfD, Prevention. Prevention and control of seasonal influenza with vaccines. Recommendations of the Advisory Committee on Immunization Practices--United States, 2013
15. Jefferson T, Rivetti A, Harnden A, Di Pietrantonj C, Demicheli V. Vaccines for preventing influenza in healthy children. The Cochrane Library. 2008.
16. Vasileiou E, Sheikh A, Butler C, von Wissmann B, McMenamin J, Ritchie L, et al. Effectiveness of influenza vaccination for preventing influenza-related complications in people with asthma: a systematic review protocol. BMJ open. 2016;6(3):e010133.
17. Kaya A, Altınel N, Karakaya G, Çetinkaya F. Knowledge and attitudes among patients with asthma and parents and physicians towards influenza vaccination. Allergologia et Immunopathologia. 2016.
Omalizumab; dolaşımdaki serbest IgE’leri bağlayan Ig G yapısında, ağır alerjik astım ve kronik idiopatik ürtiker hastalarında kullanım endikasyonu alan biyolojik bir moleküldür. Astım alanında 2003 yılından bu yana FDA onayı bulunmaktadır. Atopik ağır astımlı hastalarda GINA kılavuzuna göre evre-5 de kullanım imkânı elde eden ve yüz güldürücü sonuçlara alınan bir ajandır. Omalizumab bu iki hastalık dışında da klinik pratikte endikasyon dışı kullanım imkânı bulabilmektedir. Bu hastalıkların başlıcaları alerjik rinit, non-atopik astım, atopik dermatit, nazal polipozis, alerjik bronkopulmoner aspergilloz, anafilaksi, besin ve ilaç alerjileridir. Literatür ışığında kısaca omalizumabın bu hastalıklar üzerine etkilerini değerlendirelim.
NON-ATOPİK ASTIM
Omalizumab kontrolsüz non-atopik astım hastalarında endikasyon dışı olarak kullanılmış, alevlenme oranlarında azalma ve astım semptom skorlarında iyileşme gözlenmiştir. De Llano ve ark. nın 2013 yılında yapmış olduğu bir çalışmada, omalizumab ile iki yıl süre ile tedavi edilen 266 ağır alerjik astım ve 29 non-atopik ağır astım hastasının takiplerinde her iki grupta da alevlenme oranlarında azalma, yaşam kalitesinde artış ve hastalık kontrolünde belirgin iyileşme saptamıştır (1). Garcia ve ark. (2), Domingo ve ark. nın (3) omalizumab tedavisi uyguladıkları non-atopik ağır astımlı gruba yönelik 2 farklı çalışmada, omalizumab ile bazofiller üzerinde FcRI ekspresyonunda azalma, FEV1 fonksiyonlarında artış gözlenmiştir. Ancak rutin kullanım olanağı sağlayacak yeterli çalışma ve veri bulunmamaktadır.
ALLERJİK BRONKOPULMONER ASPERGİLLOZ
Allerjik bronkopulmoner aspergilloz kistik fibrozlu (KF) hastaların %7-9’unu, astımlıların %1-2’sini etkileyen tanısı güç bir hastalıktır (4,5). ABPA ile ilgili vaka serileri ilk olarak 2007 ylında yayınlanmıştır. Tanou ve ark. nın 2014 yılında yayınladığı makalesinde kistik fibrozis tanılı sekiz vakalık ABPA serisinde FEV1 değerlerinde artış, solunum semptomlarında azalma ve steroid kullanımında azalma kaydedilmiştir (6). Lehman ve ark. nın 6 KF’lu ABPA tanılı omalizumab kullanılan vaka serisinde, hastaların semptomlarında iyileşme görülürken, uzun dönem ABPA tanılı hastalarda ve progrese akciğer sorunu gelişmişlerde etkinliğinin çok daha az olduğunu bildirmiştir (7). Ülkemizden 2015 yılında Aydın ve ark. nın (8) yayınladığı 14 vakalık ağır astım, ABPA tanılı olgu serisinde, 11 hastada komplet, üç hastada parsiyel yanıt elde edilmiştir. Genel olarak pulmoner fonksiyonlarda ve solunum semptomlarında düzelme, oral kortikosteroid (OKS) kullanımında ve atak sıklığında istatistiksel olarak anlamlı azalma kaydedildi. Total immunglobülin E (T IgE) değeri 1000 IU altındaki hastalarda, 1000 IU üzerindeki gruba oranla omalizumab tedavisinden daha iyi yanıt alınmıştır. Ancak prospektif büyük vaka serilerinin ve randomize plasebo kontrollü çalışmaların olmaması nedeni ile düşük kanıt düzeyinde değerlendirilmiştir.
ALERJİK RİNİT
İlk olarak 2002 yılında mevsimsel alerjik rinit tanılı hasta popülasyonuna yönelik randomize çift kör plasebo kontrollü 221vakadan oluşan, omalizumabın etkinliği ve güvenilirliği araştıran bir çalışmada, (9) yalnızca spesifik immunoterapi (SIT) alan gruba göre kombinasyon grubunda (SIT+Omalizumab) %48’lere varan anlamlı düzeyde semptom azalması kaydedilmiştir. Yine Japonya’dan yapılan randomize bir çalışmada, mevsimsel alerjik riniti olan hasta grubunda günlük nazal ve göz semptomlarında plaseboya oranla omalizumab uygulananlarda belirgin iyileşme gözlenmiştir (10). Yaygın tedavi alternatifleri olması ve immunoterapi seçenekleri nedeni ile yüksek maliyetli omalizumab tedavisi bu hasta grubunda FDA onayı alamamıştır.
NAZAL POLİPOZİS
İlk kez 2007 yılında sekiz vakalık randomize plasebo kontrollü bir çalışmada, atopik astımlı nazal polipli (NP) grupta post operatif polip rekürrensinde azalma kaydedilmiştir (11). Vennera ark. nın 2011 yılında 19 vakalık ağır astımlı ve NP’i olan hasta grubunda yaptığı bir çalışmada omalizumab uygulanması ile semptomlarda iyileşme ve hastalığın stabilizasyonunda etkin olduğu tespit edilmiştir (12). Tajiri ve arkadaşlarının yapmış olduğu ağır astım, NP omalizumab çalışmasında nazal semptom, astım kontrolü ve sinüs tomografi sonuçlarında belirgin iyilik sağlamıştır (13). Ancak bütün çalışmalarda aynı faydalı etki gösterilememiştir. Pinto ve ark. nın (14) omalizumab tedavisi verilen kronik rinosinüzitli hasta grubu ile yaptığı randomize çift kör plasebo kontrollü bir çalışmada, Sino-Nasal Outcome Test (SNOT-20) skorlarının 3, 5 ve 6. ay sonuçlarında düzelme saptanmasına rağmen kontrol grubu ile anlamlı farklılık gözlenmediği bildirilmiştir. Aynı çalışmada yaşam kalitesi, semptom skorları, hücresel inflamasyon, nazal akım ve olfaktor test parametrelerinde bir değişlik gözlenmemiştir.
ATOPİK DERMATİT
Atopik dermatit (AD) tedavisinde omalizumabın yeri ve sonuçları tartışmalıdır. İlk defa 2005 yılında Krathen ve Hsu’nun (15) üç vakalık serisinde dört ay süre ile tedavi sonunda yanıt alamadıkları rapor edilirken, aynı yıl Lane ve ark. nın üç vakalık ciddi AD olgu serisi omalizumab ile başarılı şekilde tedavi edilmiştir (16). 2009 yılında 21 vakalık bir pilot çalışmada hastaların tamamında klinik ve istatistiksel olarak anlamlı düzelme gözlenmiştir (17). 2011 yılında üç vakalık yüksek IgE değerlerine sahip ve klasik tedaviye yanıt alınamayan ağır AD hasta grubunda Eczema Area and Severity Index (EASI) ve kaşıntı skorunda belirgin iyileşme saptanmıştır (18). Aynı yıl 11 vakalık bir çalışmada hastaların SCORing Atopic Dermatitis (SCORAD) skorunda ve semptomlarında azalma, yaşam kalitesinde anlamlı iyileşme saptanmıştır. Hotze ve ark. nın 2014 yılında prospektif olarak yaptığı 28 haftalık open-label çalışmada, ağır AD’li 20 erişkin hasta üzerinde omalizumab etkinliği değerlendirilmiş, filagrin (FLG) gen mutasyonuna sahip 7 hastada tedaviye yanıt alınamazken, mutasyon taşımayan kalan 8 hastada tedaviden belirgin fayda görülmüştür (19). Buradan hareketle FLG gen mutasyonuna sahip hastalar omalizumab tedavisine daha az yanıt verme eğiliminde olduğu sonucuna varılmıştır. AD’de omalizumabın yerini değerlendirmek için daha büyük vaka serilerini içeren çalışmalara gereksinim duyulmaktadır.
BESİN ALLERJİSİ
Besinler ile ilişkili immunoterapi (IT) çalışmalarında tedavi öncesi başlanan ve eş zamanlı olarak devam edilen omalizumab tedavisi tolerans gelişimini kolaylaştırıcı etki göstermiştir. İnek sütü allerjisi olan IT planlanan 11 hastalık seride IT den 9 hafta önce omalizumab başlanması ve sonrasında IT ile kombine edilmesi neticesinde bu hastalardan 10’u günlük 8 gr lık süt ürünü alımını tolere edebilmiştir (20). Bir başka kullanım şekli, besin alerjisi olan ve oral immunoterapi (OIT) uygulanan hastalarda daha hızlı ve güvenli idame faza geçişi kolaylaştırıcı etkisidir (21). Besin alerjisi alanında diğer bir kullanım şekli de çoklu besin allerjsine bağlı gelişen eozinofilik özafajit tablosudur. Bir çalışmada eozinofilik özafajit nedeni ile omalizumab tedavisi uygulanmış, alerjik semptomlar ve yaşam kalitesinde düzelme elde edilmesine rağmen hastalığın endoskopik ve histolojik özelliklerinde değişim saptanmamıştır (22).
ANAFİLAKSİ
Anafilaksi besin, ilaç, venom gibi farklı alerjenlere bağlı gelişebileceği gibi bazı vakalarda tetikleyici faktör gösterilemeyebilir. Bu duruma idiopatik anafilaksi adı verilir. Bazal triptaz seviyesi yüksek olan veya mastositoz tanısı olan hastalarda anafilaksi görülme sıklığında artış olması beklenir ve daha agresif seyredebilir. Özellikle venom alerjisi olan ve IT başlanan hastalarda idame doza geçmekte sıkıntılar yaşanabilmektedir. Mastositoz tanısı konulan ve venom alerjisi nedeni ile IT başlanmış bir grup hastada ciddi anafilaksi atakları görülebilmektedir. Bu grup hastalarda omalizumab eşliğinde IT uygulanması daha güvenilir bir şekilde idame faza uşabilmeyi sağlamıştır (23-25). Özellikle rush ve ultrarush venom IT protokollerinde tedaviye omalizumab kombine edilmesi IT başarısını artırmış, daha güvenli bir şekilde idame faza geçişi kolaylaştırmıştır. Konvansiyonel tedavi ile kontrol altına alınamayan rekürren anafilaksi ataklarını önleme amacı ile tedaviye omalizumab eklenmesi bir diğer kullanım alanıdır (26-31). Aynı şekilde idiopatik anafilaksi ataklarının önlenmesindeki rolüne yönelik vaka bildirileri de mevcuttur (32-34).
İLAÇ ALLERJİLERİ
Aspirinle alevlenen hava yolu hastalığı, nazal polipi ve ağır astımı olan vakalarda omalizumab kullanımı ile astım semptomlarının kontrolü, yaşam kalitesinde artışın yanı sıra, aspirine karşı tolerans gelişimi iki farklı vakada bildirilmiştir (35,36). Desensitizasyon protokülüne rağmen tekrarlayan insülin alerjisi olan iki vakada ve over kanseri nedeni ile carboplatin tedavisi sırasında carboplatin ile ilaç alerjisi gelişen bir vakada tedaviye omalizumab eklenmesi ile hastalar başarılı bir şekilde tedavilerine devam edebilmişlerdir (37-40).
Sonuç olarak, her ne kadar omalizumab günümüzde ağır alerjik astım ve kronik idiopatik ürtiker tedavilerinde kullanım endikasyonu almış olsa da bir çok alerjik hastalıkta nihai tedavi seçeneği olarak endikasyon dışı kullanım imkanı sağlamaktadır. Yakın gelecekte literatüre kazandırılacak geniş kapsamlı çalışmalar ile omalizumab farklı endikasyonlarda lisans almaya adaydır.
Kaynaklar
1. de Llano LP, Vennera Mdel C, Alvarez FJ, Medina JF, Borderias L, Pellicer C et al (2013) Effects of omalizumab in non-atopic asthma: results from a Spanish multicenter registry. J Asthma 50(3):296-301.
2. Garcia G, Magnan A, Chiron R, Contin-Bordes C, Berger P, Taille C et al (2013) A proof-of-concept, randomized, controlled trial of omalizumab in patients with severe, difficult-to-control, nonatopic asthma. Chest 144(2):411-9.
3. Domingo C, Pomares X, Angril N, Rudi N, Amengual MJ, Mirapeix RM (2013) Effectiveness of omalizumab in nonallergic severe asthma. J Biol Regul Homeost Agents 27(1):45-53.
4. Greenberger PA, Patterson R (1988) Allergic bronchopulmonary aspergillosis and the evaluation of the patient with asthma. J Allergy Clin Immunol 81(4):646-50.
5. Laufer P, Fink JN, Bruns WT, Unger GF, Kalbfleisch JH, Greenberger PA et al (1984) Allergic bronchopulmonary aspergillosis in cystic fibrosis. J Allergy Clin Immunol 73(1 Pt 1):44-8.
6. Tanou K, Zintzaras E, Kaditis AG (2014) Omalizumab therapy for allergic bronchopulmonary aspergillosis in children with cystic fibrosis: a synthesis of published evidence. Pediatr Pulmonol 49(5):503-7.
7. Lehmann S, Pfannenstiel C, Friedrichs F, Kroger K, Wagner N, Tenbrock K (2014) Omalizumab: a new treatment option for allergic bronchopulmonary aspergillosis in patients with cystic fibrosis. Ther Adv Respir Dis 8(5):141-9.
8- Aydın Ö, Sözener ZÇ, Soyyiğit Ş, Kendirlinan R, Gençtürk Z, Mısırlıgil Z, Mungan D, Sin BA, Demirel YS, Çelik GE, Bavbek S. Omalizumab in the treatment of allergic bronchopulmonary aspergillosis: One center's experience with 14 cases. Allergy Asthma Proc. 2015 Nov-Dec;36(6):493-500. doi: 10.2500/aap.2015.36.3909.
9. Kuehr J, Brauburger J, Zielen S, Schauer U, Kamin W, Von Berg A et al (2002) Efficacy of combination treatment with anti-IgE plus specific immunotherapy in polysensitized children and adolescents with seasonal allergic rhinitis. J Allergy Clin Immunol 109(2):274-80.
10. Okubo K, Nagakura T (2008) Anti-IgE antibody therapy for Japanese cedar pollinosis: omalizumab update. Allergol Int 57(3):205-9.
11. Penn R, Mikula S (2007) The role of anti-IgE immunoglobulin therapy in nasal polyposis: a pilot study. Am J Rhinol 21(4):428-32.
12. Vennera Mdel C, Picado C, Mullol J, Alobid I, Bernal-Sprekelsen M(2011) Efficacy of omalizumab in the treatment of nasal polyps. Thorax 66(9):824-5.
13. Tajiri T, Matsumoto H, Hiraumi H, Ikeda H, Morita K, Izuhara K et al (2013) Efficacy of omalizumab in eosinophilic chronic rhinosinusitis patients with asthma. Ann Allergy Asthma Immunol 110(5):387-8.
14. Pinto JM, Mehta N, DiTineo M, Wang J, Baroody FM, Naclerio RM (2010) A randomized, double-blind, placebocontrolled trial of anti-IgE for chronic rhinosinusitis. Rhinology 48(3):318-24.
15. Krathen RA, Hsu S (2005) Failure of omalizumab for treatment of severe adult atopic dermatitis. J Am Acad Dermatol 53(2):338-40.
16. Lane JE, Cheyney JM, Lane TN, Kent DE, Cohen DJ (2006) Treatment of recalcitrant atopic dermatitis with omalizumab. J Am Acad Dermatol 54(1):68-72.
17. Sheinkopf LE, Rafi AW, Do LT, Katz RM, Klaustermeyer WB (2008) Efficacy of omalizumab in the treatment of atopic dermatitis: a pilot study. Allergy Asthma Proc 29(5):530-7.
18. Thaiwat S, Sangasapaviliya A (2011) Omalizumab treatment in severe adult atopic dermatitis. Asian Pac J Allergy Immunol 29(4):357-60.
19. HotzeM, Baurecht H, Rodriguez E, Chapman-Rothe N, Ollert M, Folster-Holst R et al (2014) Increased efficacy of omalizumab in atopic dermatitis patients with wild-type filaggrin status and higher serum levels of phosphatidylcholines. Allergy 69(1):132-5.
20. Nadeau KC, Schneider LC, Hoyte L, Borras I, Umetsu DT (2011) Rapid oral desensitization in combination with omalizumab therapy in patients with cow’s milk allergy. J Allergy Clin Immunol 127(6):1622–4
21. Begin P, Dominguez T, Wilson SP, Bacal L, Mehrotra A, Kausch B et al (2014) Phase 1 results of safety and tolerability in a rush oral immunotherapy protocol to multiple foods using Omalizumab. Allergy Asthma Clin Immunol 10(1):7
22. Rocha R, Vitor AB, Trindade E, Lima R, TavaresM, Lopes J et al (2011) Omalizumab in the treatment of eosinophilic esophagitis and food allergy. Eur J Pediatr 170(11):1471–4
23. Kontou-Fili K (2008) High omalizumab dose controls recurrent reactions to venom immunotherapy in indolent systemic
mastocytosis. Allergy 63(3):376–8
24. Sokol KC, Ghazi A, Kelly BC, Grant JA (2014) Omalizumab as a desensitizing agent and treatment in mastocytosis: a review of the literature and case report. J Allergy Clin Immunol Prac 2(3):266– 70
25. da Silva EN, Randall KL (2013) Omalizumab mitigates anaphylaxis during ultrarush honey bee venom immunotherapy in monoclonalmast cell activation syndrome. J Allergy Clin Immunol Prac 1(6):687–8
26. Douglass JA, Carroll K, Voskamp A, Bourke P, Wei A, O’Hehir RE (2010) Omalizumab is effective in treating systemic mastocytosis in a nonatopic patient. Allergy 65(7):926–7
27. Jagdis A, Vadas P (2014) Omalizumab effectively prevents recurrent refractory anaphylaxis in a patient with monoclonal mast cell activation syndrome. Ann Allergy Asthma Immunol 113(1):115–6
28. Paraskevopoulos G, Sifnaios E, Christodoulopoulos K, Mantopoulou F, Papakonstantis M, Sabaziotis D (2013) Successful treatment of mastocytic anaphylactic episodes with reduction of skin mast cells after anti-IgE therapy. Eur Ann
Allergy Clin Immunol 45(2):52–5
29. Matito A, Blazquez-Goni C, Morgado JM, Alvarez-Twose I, Mollejo M, Sanchez-Munoz L et al (2013) Short-term
omalizumab treatment in an adolescent with cutaneous mastocytosis. Ann Allergy Asthma Immunol 111(5):425-6.
30. Bell MC, Jackson DJ (2012) Prevention of anaphylaxis related to mast cell activation syndrome with omalizumab. Ann Allergy Asthma Immunol 108(5):383-4.
31. Kibsgaard L, Skjold T, Deleuran M, Vestergaard C (2014) Omalizumab induced remission of idiopathic anaphylaxis in a patient suffering from indolent systemic mastocytosis. Acta Derm Venereol 94(3):363-4.
32. Lee J (2014) Successful prevention of recurrent anaphylactic events with anti-immunoglobulin E therapy. Asia Pacific allergy 4(2):126-8.
33. Demirturk M, Gelincik A, Colakoglu B, Dal M, Buyukozturk S (2012) Promising option in the prevention of idiopathic anaphylaxis: omalizumab. J Dermatol 39(6):552–4
34. Jones JD, Marney SR Jr, Fahrenholz JM (2008) Idiopathic anaphylaxis successfully treated with omalizumab. Ann Allergy Asthma Immunol 101(5):550–1
35. Bobolea I, Barranco P, Fiandor A, Cabanas R, Quirce S (2010) Omalizumab: a potential new therapeutic approach for aspirinexacerbated respiratory disease. J Investig Allergol Clin Immunol 20(5):448–9
36. Aksu K, Kurt E (2013) Aspirin tolerance following omalizumab therapy in a patient with aspirin-exacerbated respiratory disease. Allergol Immunopathol (Madr) 41(3):208–10
37. Matheu V, Franco A, Perez E, Hernandez M, Barrios Y (2007) Omalizumab for drug allergy. J Allergy Clin Immunol 120(6):1471–2, author reply 2–3
38. Cavelti-Weder C, Muggli B, Keller C, Babians-Brunner A, Biason-Lauber A, Donath MY et al (2012) Successful use of
omalizumab in an inadequately controlled type 2 diabetic patient with severe insulin allergy. Diabetes Care 35(6):e41
39. Yong PF, Malik R, Arif S, Peakman M, Amiel S, IbrahimMAet al (2009) Rituximab and omalizumab in severe, refractory insulin allergy. N Engl J Med 360(10):1045-7.
40. Ojaimi S, Harnett PR, Fulcher DA (2014) Successful carboplatin desensitization by using omalizumab and paradoxical diminution of total IgE levels. J Allergy Clin Immunol Prac 2(1):105-6.
Giriş
Genel olarak meslek hastalıkları iş kazaları ile medikal ve yasal nedenlerden dolayı eş değer kabul edilir. İş yerlerinde gerekli güvenlik önlemlerinin alınmaması sonucunda ‘iş kazaları’ ortaya çıkarken; gerekli sağlık önlemlerinin alınmaması sonucunda ise ‘meslek hastalıkları’ ortaya çıkmaktadır. Solunum sistemi dışa açık olan bir sistem olmasından dolayı çevresel ve mesleksel her türlü maruziyet söz konusu olacağından, ülkemizde bildirilen meslek hastalıkları listesinin birinci sırasında mesleksel akciğer hastalıkları yer almaktadır. Gelişmiş ülkelerde birincil korunma önlemlerinin yeterince alınması nedeni ile mesleksel akciğer hastalıkları azalma eğilimine girmesine rağmen, mesleki astım ise her gün yeni maddelerin iş yerlerine, günlük yaşama girmesiyle birlikte artma eğilimi göstermektedir [1].
İş ortamları gerek mesleki astımın ortaya çıkmasını gerekse kişide daha önceden var olan astımın alevlenmesini sağlayan çok sayıda duyarlılaştırıcı ve iritan madde içermektedir. İşle ilişkili astım kliniği, şu şekilde gözlenebilir:
-Astım semptomları yeni bir işe başlanıldığında veya yeni maddeler iş sürecine girdiğinde ortaya çıkabilir veya kötüleşir.
-Astım semptomlarının gelişmesi için belirli bir süre olabilir ya da işteki belirli aktiviteler veya maruziyetler sonrasında dakikalar içinde gelişebilir.
-İşten uzakta veya tatillerde astım semptomları ya daha az görülür ya da hiç görülmez ya da birey işe döndüğünde daha sık gözlenir [2].
Mesleki astım, iş dışındaki bir uyaranın sorumlu olmadığı belirli bir mesleki çevreye özgü nedenler ya da durumlar dolayısı ile ortaya çıkan değişken hava yolu kısıtlanması ve/veya aşırı duyarlılığı ve/veya inflamasyonu ile karakterize bir hastalık olarak tanımlanmıştır [3].
Latent dönemden sonra görülüp görülmediğine göre iki tip mesleki astım vardır:
Alerjik ya da immünolojik mesleki astım: Bu grupta çalışanın sorumlu olan etkene karşı immünolojik aracılıklı duyarlılık kazanması için bir latent dönem geçmesi gereklidir. Bu tip mesleki astım, IgE aracılı duyarlanmaya yol açan ve molekül ağırlığı >1 kDa olan yüksek molekül ağırlıklı ajanlar (YMAA) ve yine IgE aracılı duyarlanma yaptığı doğrulanmış ve molekül ağırlığı <1 kDa düşük molekül ağırlıklı ajanlar (DMAA) nedeniyle meydana gelmesi ile karakterizedir. Yüksek molekül ağırlıklı maddeler immün yanıtı doğrudan uyarırlarken, düşük molekül ağırlıklı maddeler hapten gibi davranırlar ve hava yolu proteinleriyle birleşerek immünojenik yapılar oluştururlar [3].
Non-alerjik ya da nonimmünolojik mesleki astım: Non-spesifik irritan maddelere bir kez ya da birden çok kere, yüksek dozlarda maruz kalınması sonucu meydana gelen yani latent dönemi olmayan astımdır. İrritanla İndüklenen Astım olarak da tanımlanır ve en tipik formu Reaktif Havayolu Disfonksiyonu Sendromu (RADS) dur [3].
“İş ile şiddetlenen” astım ise meslek astımı tanımının dışında tutulur, önceden varolan veya eşlik eden astımın çalışma ortamında kötüleşmesi ya da eş zamanlı rastlantısal olarak iş yerindeki çevresel maruziyet sonrasında ortaya çıkması anlamına gelmektedir [4]. Erişkin dönemde başlayan tüm astım vakalarının yaklaşık %10-15’inin çalışma ortamı ile ilişkili olarak meydana geldiği tahmin edilmektedir. Bu oran hem mesleki astımı, hem de “iş ile şiddetlenen astım”ı birlikte içermektedir [5].
Mesleki astımın gittikçe artan bu önemi nedeniyle ülkeler ve bölgelerde meslek hastalıklarının takip ve bildirimlerinin daha iyi yapılabilmesi amacıyla çeşitli ulusal ya da bölgesel kuruluşlar bulunmaktadır. Bunlardan başlıcaları; İngiltere’de SWORD (Surveillance of Work Related and Occupational Repiratory Disease in the UK), Fransa’da ONAP (Observatoire National des Asthmes Professionnels), ABD’de California, Massachusetts, Michigan, New-Jersey bölgeleri SENSOR (Sentinel Event Notification System for Occupational Risk), Güney Afrika’da SORDSA (Surveillance of Occupational Related Diseases in South Africa) olarak adlandırılmaktadır [2].
Mesleki astım tanısını koymak için, klinisyenin amacı uygun sınıflamayı yapabilmektir. American College of Chest Physicians (ACCP) tarafından önerilen uzman görüş raporu klinik uygulamalardaki sınıflama için daha uygun iken [6], epidemiyolojik çalışmalarda ya da sürveyans programlarında da National Institute for Occupational Safety and Health (NIOSH) tarafından önerilen sınıflamanın kullanılması daha uygun görünmektedir [7].
ACCP Tarafından Önerilen Mesleki Astım Tanımlama Kriterleri
A. Astım tanısı
B. Astım semptomlarının çalışma ortamına girdikten sonra başlamış olması
C. Astım semptomları ile yapılan iş arasında ilişki olması
D. Takip eden kriterlerden bir ya da daha fazlasının olması
1. Çalışma ortamında mesleki astıma neden olduğu bilinen bir ajana ya da bir işlem sürecine maruz kalması
2. FEV1 ya da PEF akım hızında iş ile ilişkili belirgin değişikliklerin olması
3. Nonspesifik havayolu aşırı duyarlılığında iş ile ilişkili belirgin değişikliklerin olması
4. Kişinin çalışma ortamında maruz kaldığı bir ajan ile pozitif spesifik bronş provakasyon testlerine sahip olması
5.Astım semptomlarının başlaması ile işyerindeki irritant bir ajana semptomatik maruziyet arasında açık ilişki olması (RADS)
Mesleki Astım Tanısı
Anammez: İşe bağlı semptomların sorgulanması mesleki astım tanısında yüksek sensitiviteye sahiptir. Ancak yine de tıbbi öykünün spesifitesi düşüktür ve ek incelemeler yapılmazsa olguların %25’inde yanlış tanıya yol açar [8].
Zirve Ekspiratuar Akım (Peak Expiratory Flow:PEF) takibi ve solunum fonksiyon testleri:) Seri PEF takiplerinin işte ve işten uzaktaki sürelerde yapılması uygundur. Ancak PEF takipleri doğrudan gözlem altında yapılmadığı için çalışanların kayıtlarının güvenirliliği düşüktür. PEF izlemleri 1 aylık izlem şeklinde (10 günlük iş dışı periyodlar içinde) ve günde en az dört kez yapılmalıdır. Seri PEF takiplerinin spesifitesi %92, sensitivitesi ise %78’e ulaşabilmektedir [9]. Solunum fonksiyon testleri ve reversibilite testi astım tanısının konulması için gerekir. Yapılan vardiya öncesi ve sonrası ölçümlerinin ise değeri sınırlıdır [10].
Nonspesifik bronş provakasyon testleri: Nonspesifik bronş aşırı duyarlığının metakolin/histamin ile değerlendirilmesinin mesleki astım tanısındaki yeri, klasik astımda olduğu gibidir. Bronş aşırı duyarlılığının bulunmaması mesleki astımı dışlamak için gereklidir. Ancak bronş provokasyon sonrası PC20/PD20 değerlerinde bazale göre >2-3 katı bulan azalma değerleri ciddi artmış nonspesifik bronş aşırı duyarlılığını gösterir ve mesleki astım tanısını dışlamak için ek provokasyon testlerine ihtiyaç olduğuna işaret eder [11].
Spesifik Bronş Provokasyon Testleri: Çalışan bireyin çalışma ortamında karşılaştığı ajana, laboratuvar koşullarında kontrollü olarak maruz bırakılması esasına dayanan testlerdir. Asıl amaç, mesleki ajanlara karşı hava yollarında gelişen spesifik yanıtın ampirik olarak değerlendirilmesidir. Doğru uygulandığı takdirde, kesin tanıdan emin olunması gereken durumlarda, kişinin işte artık sorumlu ajana maruz kalmadığı durumlarda, spesifik bir ajanın tanımlanması gereken ya da tanımlanmamış bir nedensel ajanın arandığı durumlarda faydalıdırlar [12]. Test sırasında ya da testi takiben en az 24 saatlik süre içerisinde şüphelenilen ajanın bireyde tipik astım özelliklerine yol açtığının gösterilmesi ve testi takiben en az 6-8 saatlik ölçümlerde FEV1’de provokasyon öncesi değere göre ≥%15‘in üzerinde uzamış düşüş pozitif test lehinedir. Test mutlaka plasebo kontrollü olmalı, testten ayrı bir günde uygulanan, 6-8 saat süren bir spirometrik izlem kontrol günü mutlaka yapılmalıdır. Kontrol gününde FEV1’de izlenen değişiklikler %10’u aşmamalıdır.
İmmunolojik testler: Deri prick testleri, IgE aracılı immünolojik duyarlanmayı gösteren noninvaziv, rölatif olarak güvenilir, ekonomik, hızlı sonuç veren testlerdir. Ancak mesleki ajanların standardize edilememesinden dolayı sıkıntı yaşanmaktadır. Deri prick testleri yüksek molekül ağırlıklı maddelerle gelişen mesleki astım tablolarının çoğunda ve bazı düşük molekül ağırlıklı maddelerle gelişen grupta yüksek sensitiviteye sahiptir. Deri prick testlerini intradermal testler takip etmelidir. Total IgE ölçümünün mesleki astım tanısında yeri yoktur. Serum spesifik IgE ölçümü, deri testi pozitifliğine de yol açan IgE aracılı duyarlanma gelişmiş olgularda önemli bir biyomarkırdır. Burada da deri prick testlerinde olduğu gibi az sayıda ajana karşı ulaşılabilir ticari kit mevcuttur. Var olan kitlerden biri olan buğday ununa karşı gelişmiş serum spesifik IgE’nin fırıncı astımının erken tanısında önemli bir potansiyel biyomarker olduğu bildirilmiştir. Serum spesifik IgE tespiti mesleki astım fenotipinin belirlenmesinin yanı sıra, suçlanan ajana maruz kalan ancak henüz asemptomatik olan, ancak hastalık gelişimi açısından riskli kabul edilen bireylerin saptamasında da önemli bir rol oynamaktadır [13].
Diğer testler: Hava yolu inflamasyonu belirteçleri içerisinde indükte balgamda eozinofil ve ekshale havada nitrikoksit (NO) düzeylerinin tanısal değerleri henüz araştırılmaktadır. Suçlanan ajanla yapılan spesifik bronş provokasyon testleri sonrasında bazale göre %3’lük artış gösteren balgam eozinofili değeri, belirgin yükselen NO değeri pozitif bir spesifik bronş provakasyon testini destekleyebilir [14].
Tedavi ve İzlem
Mesleki astım tanısının erken konulması oldukça önemlidir. Çünkü etken madde ile temasın kesilmesi semptomların tamamen düzelmesinde temel rolü oynamaktadır. Mesleki astım yönetiminde 2012 yılında ERS tarafından yayınlanan kılavuza göre yapılan önerilerde;
Hastalar, doktorlar ve işverenler sorumlu tutulan etkene olan maruziyetin devamının astım semptomlarında ve hava akım kısıtlanmalarında artışa yol açabileceği hakkında bilgilendirilmelidirler, maruziyetin tam kesilmesinin iyileşme olasılığını arttıran en güçlü faktör olduğu bilinmeli, ancak yine de astımın tam olarak düzelemeyebileceğinden haberdar olunmalıdır (güçlü öneri, orta düzey kalitede kanıt)
Sosyoekonomik nedenlerden dolayı sorumlu etken maruziyeti tamamen kesilemezse en azından maruziyetin azaltılması alternatif olarak önerilmeli ancak yakın izlem astım semptomlarındaki bozulmaları erken tanımalı ve müdahale edilmelidir (zayıf öneri, düşük kalitede kanıt)
Mesleki astım için kişisel koruyucu ekipman kullanımı güvenilir bir yaklaşım olarak görülmemelidir (güçlü öneri, düşük kalitede kanıt) [15].
Kaynaklar
1-Akkurt İ. Mesleki solunum hastalıkları TTB Yayınları, Ankara, 2007, ISBN 978-975-6984-94-9.
2-Mapp CE, Boschetto P, Maestrelli P, Fabbri LM. Occupational Asthma. Am J Respir Crit Care Med 2005; 172(3): 280-305.
3-Asthma in the Workplace. In definition and classification of asthma in the workplace. Ed. Malo JL, Cahn-Yeung M, Bernstein DI. CRC Press, Taylor&Francis Group, US, FL 2013.
4-Tarlo SM, Balmes J, Balkisssoon R, Beach J, Beckett W, Bernstein D, et al. ACCP Consensus Statement: diagnosis and management of work-related asthma. Chest 2008; 134: 1-41.
5-Toren K, Blanc P. Asthma caused by occupational exposures is common- a systematic analysis of estimates of the population- attrituble fraction. BMC Pulm Med 2009;29, 9:7.
6-Chan-Yeung M. Assesment of asthma in the workplace. Chest 1995; 108(4): 1084-117.
7-Matte TD, Hoffman RE, Ronsenman KD, Stanbury M. Surveillance of work-related asthma in selected U.S.states using surveilance guidelines for state health departments, California, Massachusetts, Michigan, and New Jersey 1993-1995, Mor Mortal Wkly Rep CDC Surveill Summ 1999; 48: 1-20.
8-Stenton SC. Occupational asthma. Chronic Respiratory Disease 2010;7(1): 35–46.
9-Burge S. Recent developments in occupational asthma. Swiss Med Wkly 2010; 140 (9-10): 128-132.
10-Nicholson PJ, Cullinan P, Burge PS, Boyle C. Occupational asthma: Prevention, identification & management: Systematic review & recommendations. British Occupational Health Research Foundation. London. 2010
11-Sastre J, Fernandez-Nieto M, Novalbos A, De Las Heras M, Cuesta J, Quirce S. Need of monitoring non-specific bronchial hyperresponsiveness before and after Isocyanate inhalation challenge. Chest 2003; 123(4): 1276-9.
12-Nicholson PJ, Cullinan P, Newman Taylor AJ, Burge PS, Boyle C. Evidence based guidelines for the prevention, identification, and management of occupational asthma. Occup Environ Med 2005; 62(5): 290-9.
13-Berstein IL, Li JT, Berstein DI, Hamilton R, Spector SL, Tan R, et al; American Academy of Allergy, Asthma and Immunology; American College of Allergy, Asthma and Immunology. Allergy diagnostic testing: an updated practice parameter. Ann Allergy Asthma Immunol Practice Guideline 2008; 100 (3 Suppl 3): 1-148.
14-Vandenplas O, D Alpaos V, Heymans J, Jamart J, Thimpont J, Huaux F et al. Sputum eosinophilia: an early marker of bronchial response to occupational agents. Allergy 2009; 64(5): 754-61.
15-Baur X, Sigsgaard T, Aasen TB, Burge PS, Heederik D, Henneberger P et al; ERS Task Force on the Management of Work-related Asthma. ERS TASK FORCE REPORT. Guidelines for the management of work-related asthma. Eur Respir J 2012; 39(3): 529-45.